1. ĐẠI CƯƠNG
Ung thư di căn xương là tình trạng những tế bào ung thư từ ổ nguyên phát di căn đến tổ chức xương làm tổn hại đến cấu trúc của xương. Xương là cơ quan thường bị ung thư di căn đến nhất và thường gây ảnh hưởng nhiều nhất đến chất lượng cuộc sống người bệnh. Những loại ung thư gây di căn vào xương là ung thư phổi, vú (ở nữ giới), tiền liệt tuyến (nam giới), thận, tuyến giáp, dạ dày…
Các biện pháp điều trị nhằm kiểm soát được các triệu chứng của ung thư di căn xương và có thể làm ngăn cản sự phát triển của ung thư. Tiên lượng bệnh phụ thuộc vào mức độ phát triển ung thư của cơ quan nguyên phát. Thời gian sống trung bình có thể là một vài năm, song nếu di căn từ phổi thì thường chỉ được vài tháng.
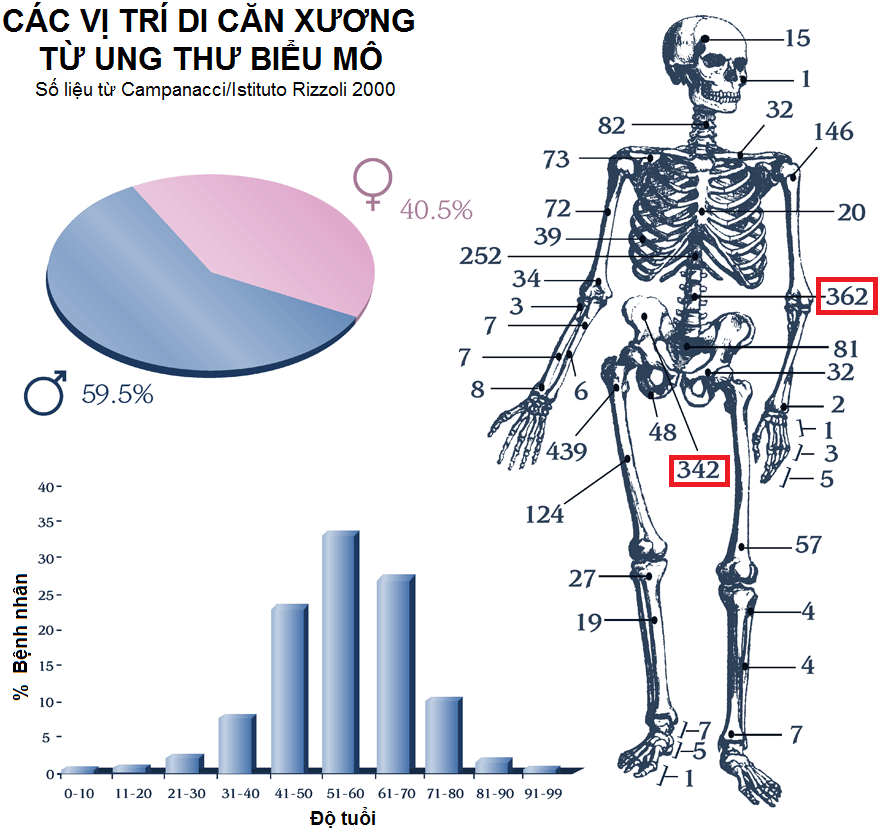
Vị trí di căn xương từ ung thư biểu mô
2. CHẨN ĐOÁN: Dựa vào các triệu chứng lâm sàng và cận lâm sàng sau đây:
2.1. Biểu hiện lâm sàng:
– Đau xương: là biểu hiện hay gặp nhất, thường đau tăng dần về đêm và khi nghỉ ngơi.
– Gãy xương bệnh lý: Đôi khi triệu chứng gãy xương là dấu hiệu ban đầu của ung thư di căn xương. Vị trí thường gặp là gẫy xương dài ở chân hoặc tay, lún xẹp đốt sống, gẫy xương sườn…
– Dấu hiệu chèn ép rễ thần kinh xảy ra khi có di căn tại cột sống.
– Tăng calci máu: do tình trạng hủy xương tăng (thường biểu hiện bởi các triệu chứng kém ăn, mệt mỏi, nôn, táo báo, lú lẫn..)
– Triệu chứng khác: thiếu máu (do tổn thương tủy xương), nhiễm trùng cơ hội (do giảm sức đề kháng), xuất huyết (do giảm tiểu cầu)
– Toàn thân: gầy, sút cân, có thể thấy hạch ngoại vi.
– Các biểu hiện của ung thư nguyên phát: ho ra máu (ung thư phổi), đái khó (ung thư tiền liệt tuyến) …
2.2. Xét nghiệm
– Các dấu hiệu về viêm tăng (tăng tốc độ máu lắng, CRP tăng)
– Bilan phospho – calci bất thường: phosphatase kiềm máu tăng, calci máu tăng (khi có sự hủy xương nhiều).
– Hội chứng thiếu máu, đôi khi có thể giảm cả bạch cầu, tiểu cầu.
– Các marker ung thư có thể tăng theo từng loại ung thư nguyên phát: PSA (K tuyến tiền liệt); alpha FP (K gan); ACE (K dạ dày, adenome carcinome); CA – 125 (K buồng trứng), Ca – 15 – 3 (K vú); CA 19 – 9 (K tụy); NSE (K phổi tế bào nhỏ)
2.3. X quang quy ước xương tổn thương
Có hình ảnh tổn thương xương: Có thể là các ổ tiêu xương, hoặc đặc xương hoặc hỗn hợp (tiêu xương kết hợp hủy xương). Khi đã thấy tổn thương xương trên Xquang thường quy thì bệnh nhân đã ở giai đoạn muốn.
2.4. Chụp cắt lớp vi tính và Cộng hưởng từ. Chỉ định chụp tại vị trí nghi ngờ có tổn thương. Cộng hưởng từ có giá trị nhất khi phát hiện di căn tại vùng cột sống.
2.5. Xạ hình xương SPECT và PET: Xạ hình xương có thể phát hiện tổn thương ung thư di căn trên toàn bộ khung xương. Ung thư di căn xương điển hình có hình ảnh tăng hoạt tính phóng xạ đa ổ với hình dạng, kích thước và tỉ trọng khác nhau, phân bố không đối xướng, không đều, rải rác trên toàn bộ hệ thống xương, đặc biệt trên cột sống xương sườn. SPECT và OET giúp phát hiện K di căn xương sớm hơn, khi ung thư mới chỉ khu trú trong tủy xương do cung cấp những hình ảnh trong không gian ba chiều và cho biết cả rối loạn chức năng tại vùng tổn thương (nếu sử dụng FDG – PET)
2.6. Sinh thiết xương vùng tổn thương (trực tiếp hoặc dưới hướng dẫn của CT) làm xét nghiệm mô bệnh học phát hiện tế bào ung thư. Đây là tiêu chuẩn vàng để chẩn đoán. Cần sinh thiết nhiều mẫu bệnh phẩm để tránh bỏ sót.
2.7. Tủy đồ: Khoảng 25% trường hợp có thể phát hiện được tế bào ung thư tại tủy xương, có thể gợi ý ung thư nguyên phát . Tủy đồ còn giúp chẩn đoán xác định bệnh đa u tủy xương (Multiple myeloma – bệnh Kahler), là bệnh có nhiều triệu chứng tương tự ung thứ di căn xương.
2.8. Các thăm dò khác nhằm chẩn đoán ung thư nguyên phát:
Tùy theo triệu chứng mà chỉ định các xét nghiệm khác nhau, tuy nhiên cũng có những trường hợp không thấy ung thư nguyên phát.
Ngoài ra, đo mật độ xương có thể phát hiện được tình trạng loãng xương do cơ sự mất thăng bằng giữa tạo cốt bào và hủy cốt bào.
3. ĐIỀU TRỊ
3.1. Mục đích điều trị
– Điều trị triệu chứng: giảm đau, điều trị gãy xương, tăng calci máu, nâng cao sức đề kháng…từ đó nâng cao chất lượng cuộc sống.
– Ngăn chặn và hoặc làm giảm quá trình hủy xương, làm chậm quá trình di căn xương.
– Điều trị ung thư nguyên phát.
3.2. Điều trị triệu chứng
– Giảm đau
+ Điều trị giảm đau theo bậc thang giảm đau của WHO.
Bậc 1: paracetamol (liều người lớn 500 – 1000mg mỗi 4 – 6 giờ nếu cần và không quá 4000 mg/ ngày, liều cho trẻ em < 12 tuổi là 10 – 15 mg/kg cân nặng mỗi 4 – 6 giờ.
Bậc 2: paracetamol + codein ( Efferangan codein, Ultracet (37,5mg tramodol + 325 mg acetaminophen) liều dùng 1 – 2 viên mỗi 4 – 6 giờ và không quá 8 viên / ngày, dùng không quá 5 ngày, giảm liều ở những bệnh nhân suy gan, suy thận, người lớn.
Bậc 3: morphin hoặc các dẫn xuất của morphin (morphin sulphats 10mg, liều tùy theo từng mức độ đau của bệnh nhân có thể sử dụng dạng uống hoặc tiêm, liều dao động 5 – 30mg mỗi 4 giờ nếu cần).
+ Thuốc chống viêm: không sterroid: chọn một trong các thuốc sau: diclofenac (Voltaren) 100 – 150 mg/ ngày; piroxicam (Felden, Brexin) 20mg/ ngày; meloxicam (Mobic) 7,5 – 15mg/ ngày; celecoxib (Celebrex) 200 – 400mg/ ngày; etocorxib (Arcoxia) . Dùng đường uống hoặc tiêm bắp (không nên tiêm quá 4 ngày).
+ Kết hợp thuốc chống trầm cảm cũng có hiệu quả giảm đau, đặc biệt ở những bệnh nhân có biểu hiện lo lắng hay trầm cảm nhiều: thuốc amitriptyline 25mg, liều 1 – 4 viên/ ngày. Dogmatil 50mg, ngày 2 – 6 viên.
3.3. Điều trị tăng calci máu
+ Truyền dịch: truyền dung dịch natriclorua 9‰ 3 – 4 lít/ ngày (200 – 300ml/ giờ nhằm duy trì nước tiểu 100 – 200ml/ giờ) với điều kiện huyết áp cho phép.
+ Lợi tiểu: nên dùng nhóm furosemide 20mg ( tiêm tĩnh mạch) sử dụng trong và sau khi truyền dịch.
+ Calccitonin: (Miacalcic) thường truyền tĩnh mạch, pha với natriclorua 9‰ với liều 4UI – 6UI/ kg mỗi 12 giờ, tùy theo nồng độ calci máu. Thuốc có tác dụng hạ calcci máu nhanh.
+ Biphosphonat: dùng dạng truyền tĩnh mạch, pha với natriclorua 9‰ hoặc pamidronate (Aredia 90mg) truyền trong 2 giờ hoặc zoledronate acid (Zometa 4mg) truyền trong 30 phút.
– Điều trị thiếu máu
+ Truyền khối hồng cầu hoặc các chế phẩm của máu khác nếu cần.
+ Erythropoietin tiêm dưới da 2000 – 4000 UI/ ngày tuần 3 lần.
3.4. Điều trị ngăn chặn hoặc giảm hủy xương, làm chậm quá trình tiến triển di căn xương và tiến triển của bệnh.
– Biphosphonate: truyền tĩnh mạch mỗi tháng một lần một trong các loại sau : pamidronate ( Aredia 30mg) liều 90mg hoặc zoledronic acid ( Zometa 4mg) liều 4mg
– Một số thuốc chống hủy xương khác: Denosumab ( AMG – 162) cathepsin K (hiện chưa có ở Việt Nam)
– Thuốc ức chế tăng sinh mạch của tổ chức ung thư từ đó làm chậm quá trình di căn ( ức chế endothelin – 1: Atrasentan)
– Xạ trị ngoài, chiếu xạ vào những vùng tổn thương di căn với mục đích giảm đau, hạn chế sự phát triển của khối u.
– Dược chất phóng xạ (xạ trị trong): có tác dụng giảm đau do ung thư di căn xương: strontium – 89 ( Metastron) và phospho – 32, Samarium – 153.
– Liệu phát quang động học ( phytodymamic therapy)
– Hướng điều trị trong tương lai: Tác động theo từng khâu của quá sinh sinh sinh bệnh, phát triển và di căn của tế bào ung thư : gen trị liệu, ức chế cytokin (IL11, TGF, IGF, RANKL..)
3.5. Điều trị phẫu thuật : chỉ định khi có gãy xương hoặc cắt bỏ tổn thương khó có chỉ định.
3.6. Vật lý trị liệu,tâm lý liệu pháp : hỗ trợ giảm đau đớn cho người bệnh.
4. PHÒNG BỆNH
Mục tiêu phát hiện hiện ung thư sớm nhằm tránh di căn đến xương cũng như đến các cơ quan khác bằng cách khác sức khỏe định kỳ, sàng lọc ung thư sớm.
PGS.TS Vũ Thị Thanh Thủy