Phuẫu thuật thay khớp háng là một trong những can thiệp khá thành công, mang lại nhiều lợi ích cho người bệnh như hết đau, cải thiện chức năng vận động của khớp. Mặc dù kết quả phẫu thuật thay khớp háng nói chung là tốt, tuy nhiên tỷ lệ thất bại vẫn còn. Nhiều trường hợp phải thay lại khớp háng lần hai (Revision) sau một thời gian thay khớp (lần đầu) ngắn. Theo một thống kê của các tác giả Thụy sỹ, nguyên nhân phải thay lại khớp (thất bại) thường do(bảng 1):
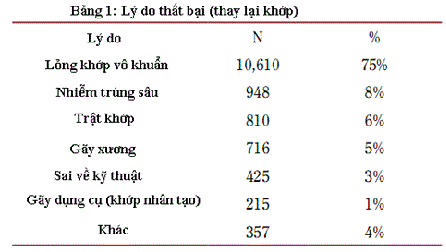
Bảng 1: Lý do thất bại
Tại Mỹ, hằng năm có khoảng 50 nghìn trường hợp phải thay lại khớp trong thời gian ngắn, tiêu tốn gần 1 tỷ đô la mỗi năm. Cùng với sự phát triển lớn mạnh của phẫu thuật thay khớp thì số lượng khớp háng phải thay lại do phẫu thuật thất bại ngày càng tăng. Theo những thống kê gần đây, tỷ lệ thất bại của thay khớp lần đầu xấp xỷ gần 1% (Mỹ) mỗi năm. Cũng qua thống kê thấy rằng, trong vòng 8 năm đầu, tỷ lệ phải thay lại do lỏng ổ cối xuất hiện nhiều hơn do lỏng chuôi. Trong số những trường hợp phải thay lại khớp sau thời gian ngắn, có 75% nguyên nhân do lỏng dụng cụ. Các nguyên nhân khác thường gặp là nhiễm trùng sâu, lỗi về kỹ thuật, và trật khớp tái diễnn (bảng 1). Nếu lỏng dụng cụ xuất hiện trong vòng 2 năm sau mổ, nguyên nhân đầu tiên nghĩ đến là do nhiễm khuẩn.
Liên quan đến tuổi thọ của khớp, nhiều yếu tố đã được liệt kê bao gồm yếu tố liên quan người bệnh, kiểu loại khớp, kinh nghiệm của phẫu thuật viên, và cơ sở thực hiện kỹ thuật thực hiện thay khớp háng.
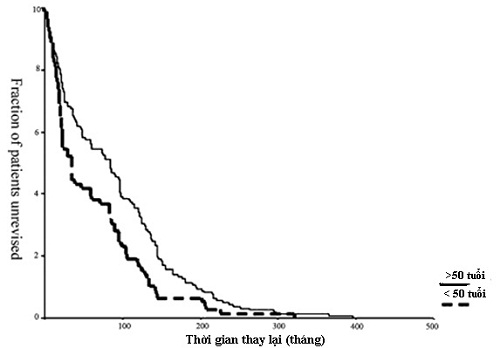
Biểu đồ 1: Mối liên quan giữa Tuổi và Thời gian phải thay lại khớp háng
1. Yếu tố thuộc về người bệnh.
Yếu tố liên quan đến người bệnh bao gồm tuổi, giới, các bệnh phối hợp, nguyên nhân thay khớp (bệnh lý hay chấn thương). Theo nghiên cứu của các tác giả Thủy Điển, tỷ lệ thất bại sau thay khớp trong 2 năm đầu tăng cao hơn có nghĩa thông kê ở nam giới bất chấp tuổi, tình trạng bệnh lý. Tuổi càng trẻ tỷ lệ thay lại càng cao (biểu đồ 1). Nam giới, tuổi dưới 50, thay khớp do nguyên nhân thoái hóa, chấn thương hay hoại tư vô khuẩn chỏm xương đùi, có tỷ lệ lỏng dụng cụ vô khuẩn sau mổ tăng cao. Nguyên nhân được lý giải là do bệnh nhân thuộc lứa tuôi này thường sớm quay trở lại các hoạt động thể thao, lao động nặng, nên lỏng dụng cụ thường xẩy ra sớm (trong vòng 5-10 năm sau mổ), chiếm 80-85% trong số các nguyên nhân. Nữ giới, tuổi dưới 55, tổn thương khớp do viêm đa khớp dạng thấp, tỷ lệ lỏng khớp chiếm 25% trong 15 năm đầu. Sự thay đổi hoạt tính sinh học của xương trên bệnh nhân viêm đa khớp dạng thấp thường gây nên tình trạng chảy máu trong mổ, được cho là tác nhân góp phần gây lỏng khớp sau mổ trên nhóm đối tượng này, tuy nhiên quan điểm này đến nay vẫn chưa được chứng minh rõ ràng.
Nhiễm trùng sâu tại khớp gặp 0,5-2%, là nguyên nhân phải thay lại khớp chiếm ít nhất 7,5% trong số các nguyên nhân. Nhiễm trùng sau thay khớp thường gặp ở những đối tượng viêm khớp, bệnh vẫy nến, bệnh nhân dùng corticoid kéo dài, bệnh nhân suy thận mạn, đái đường, người cao tuổi, người có tình trạng dinh dưỡng kém.
Biến chứng trật khớp mặc dù được mong đợi là 1-2%, tuy nhiên thực tế vẫn chiếm 5%. Trong số này chủ yếu là trật một bên và chỉ cần xử lý bằng nắn kín. Cứ 30 trường hợp phải mổ lại do thất bại thì có một trường hợp do trật khớp tái diễn. Tỷ lệ trật khớp sau mổ tăng lên ở những bệnh nhân trên 80 tuổi. Tình trạng loạn dưỡng cơ, loạn sản xương chậu, bệnh nhân gãy cổ xương đùi, sa sút trí tuệ, bại não đều là những yếu tố dễ gây trật khớp sau mổ.
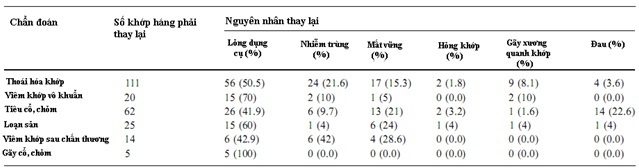
Biểu đồ 2: Mối liên quan giữa chấn đoán và tần suất thay lại
2. Yếu tố thuộc về khớp nhân tạo và xi măng.
Một chủ đề được tranh luận nhiều nhất đó là sử dụng khớp có xi măng hay không xi măng. Thế hệ khớp không xi măng ra đời như là giải pháp để thay thế cho những khớp có xi măng bị lỏng. Tuy nhiên, có nhiều trường hợp tuổi thọ của khớp có xi măng vẫn cao hơn bất kỳ những khớp không xi măng nào. Một so sánh ở các quốc gia dựa trên số bệnh nhân thay khớp được theo dõi từ đầu thấy rằng, ở đâu số lượng khớp không xi măng càng cao, ở đó tỷ lệ thất bại càng tăng. Độ bền của khớp có xi măng một phần phụ thuộc vào yếu tố kỹ thuật xi măng. Xi măng là vật liệu dùng để tạo gắn kết giữa khớp nhân tạo và xương theo nguyên tắc “đầy và khít”. Thời gian cứng xi măng từ 10-12 phút tùy nhiệt độ trong phòng mổ. Kỹ thuật xi măng tốt là lớp xi măng phải được nén đầy và không tạo khoảng trống giữa khớp và xương. Nếu tạo khoảng trống, chính khoảng trống đố trở thành khởi điểm của gãy, vỡ xi măng, gây nên lỏng dụng cụ. Kỹ thuật xi măng được cải tiến dần qua các thế hệ xi măng (Bảng 2).
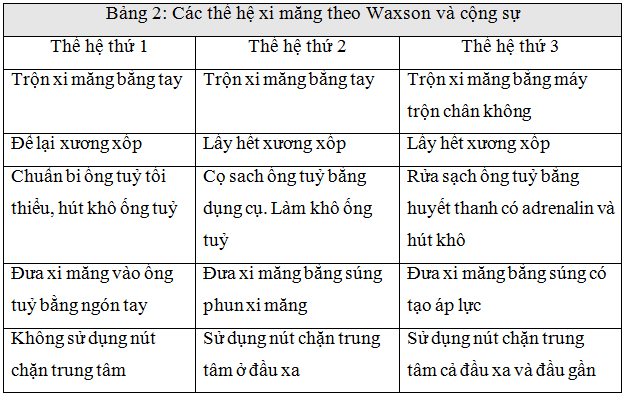
Bảng 2: Các thế hệ xi măng (theo Waxson và Cs)
Mong muốn của một khớp nhân tạo khi sử dụng là có thể tăng biên độ vận động cho khớp nhưng vẫn giảm được độ ma sát, độ mài mòn, và giảm nguy cơ trật khớp. Để đạt được những tiêu chí trên, các nhà sản xuất khớp đã không ngừng nghiên cứu về chất liệu (kim loại, gốm, nhựa cao phân tử, phủ HA…), thiết kế kiểu dáng…
3. Yếu tố thuộc về phẫu thuật viên.
Kỹ thuật mổ rất quan trọng, góp phần quyết định tuổi thọ của khớp. Các yếu tố thuộc kỹ thuật như đường vào, sự chuẩn bị ổ cối, ống tủy, căn chỉnh góc độ của khớp, kỹ thuật xi măng…đều ảnh hưởng lớn đến tuổi thọ của khớp. Chính vì vậy, người phẫu thuật viên phải được đào tạo bài bản, nắm vững kỹ thuật, nhanh nhạy kinh nghiệm thì kết quả phẫu thuật mới tốt.
4. Yếu tố thuộc về cơ sở thực hiện kỹ thuật thay khớp
Ở các nước phát triển, tất cả các cơ sở được tiến hành phẫu thuật thay khớp đều được kiểm tra, giám định và cấp phép định kỳ dựa trên các tiêu chí như điều kiện vô khuẩn tuyệt đối, ê kíp phẫu thuật đồng bộ và được đào tạo bài bản, tái đào tạo, điều kiện gây mê hồi sứ đảm bảo, có đơn vị phục hồi chức năng, đơn vị giảm đau sau mổ. Ở Việt Nam, tuy chưa có thống kê đầy đủ, tuy nhiên, kết quả phẫu thuật có lẽ giữa các bệnh viện là không giống nhau, đặc biệt các biến chứng sau mổ như nhiễm trùng, trật khớp, lỏng dụng sớm.
Kết luận.
Phẫu thuật thay khớp háng đã cải thiện chất lượng cuộc sống cho hàng trăm nghìn bệnh nhân. Người phẫu thuật viên cần phải khám xét bệnh nhân một cách cẩn thận, sử dụng khớp phù hợp, áp dụng kỹ thuật mổ đúng đắn và bệnh nhân phải được theo dõi lâu dài, được tư vấn trước mổ và sau mổ đầy đủ, như vậy sẽ góp phần kéo dài tuổi thọ của khớp nhân tạo.
Thạc sĩ Dương Đình Toàn (Tổng hợp và lược dịch)