Tóm tắt
Đặt vấn đề
Phẫu thuật nội soi tái tạo DCCT 2 bó theo giải phẫu là kỹ thuật mới được triển khai ở Việt Nam trong vài năm gần đây. Bệnh viện 198- BCA bắt đầu thực hiện kỹ thuật này từ cuối năm 2010, đến nay đã phẫu thuật thành công cho hơn 100 bệnh nhân. Kết quả theo dõi xa sau 1 năm được 63 bệnh nhân, số còn lại đang được tiếp tục theo dõi. Chúng tôi tiến hành thực hiện đề tài với mục tiêu: Đánh giá kết quả nội soi điều trị tổn thương đứt DCCT khớp gối bằng kỹ thuật 2 bó 4 đường hầm và từ kết quả nghiên cứu đưa ra một số nhận xét về chỉ định và một số chi tiết kỹ thuật.
Đối tượng và phương pháp nghiên cứu
Nghiên cứu tiến cứu gồm 63 bệnh nhân được phẫu thuật tái tạo DCCT bằng kỹ thuật 2 bó 4 đường hầm sử dụng mảnh ghép gân cơ thon và gân cơ bán gân tự thân trong thời gian từ năm 2010 đến 2012.
Kết quả-Kết luận
Đa phần bệnh nhân ở độ tuổi 16-39 ( 93,66%), nguyên nhân chủ yếu là do chấn thương thể thao và tai nạn giao thông ( 85,7%). Theo dõi xa sau mổ tỷ lệ tốt và rất tốt đạt 92,06%. Phần lớn bệnh nhân có khớp gối hoạt động bình thường ( 53,7%) hoặc gần bình thường ( 45,3%) như trước khi bị tai nạn.
Summary
Background
Arthroscopy anatomical double- bundle ACL recontruction techniques are being implemented in Vietnam in recent years. Department of orthopaedics – 198 Hospital start implementing this technique since the end of 2010, and now more than 100 patients are successful surgery . 63 patients are folow up after 1 year ( From 2010- 2012 ) , the remainder being follow up
Results and conclusions
Most patients aged 16-39 (93.6%), mainly due to causes sports injuries and road traffic accidents (90.7%). Subscribe postoperative far better and very good rate reached 92.5%. The majority of patients had normal knee joint activities (53.7%) or near normal (45.3%) as it was before the accident.
Keywords: Anterior cruciate ligament – Double bundle reconstruction
1.Đặt vấn đề
Tái tạo dây chằng chéo trước (DCCT) là một trong các kỹ thuật phổ biến nhất trong chuyên ngành chấn thương chỉnh hình với tỷ lệ thành công được báo cáo từ 80-95%. Giải phẫu 2 bó của DCCT được mô tả đầu tiên bởi Weber và Cs và sau đó được Norwood và Cross tiếp tục phát triển. DCCT có cấu tạo 2 bó, chức năng mỗi bó khác nhau: bó trước trong (AM) và bó sau ngoài (PL). Bó trước trong bao gồm những sợi bám vào vùng trung tâm của điểm bám ở xương đùi và chạy xuống bám vào vùng trước trong của điểm bám ở mâm chày và bó sau ngoài bao gồm những bó còn lại bám vào vùng sau ngoài của điểm bám ở mâm chày. Khi khớp gối chuyển động các bó AM và PL thay đổi từ song song khi gối duỗi và bắt chéo nhau khi gối gấp. Sakane và cs nghiên cứu thấy rằng lực tác động đẩy mâm chày ra phía trước sẽ tác động lên bó PL nhiều hơn bó AM khi gối duỗi gần hết (Dấu Lachman ) và tác động lên bó AM nhiều hơn khi gối gấp ( Dấu ngăn kéo).
Mặc dù DCCT có cấu tạo giải phẫu phức phức tạp như vậy, kỹ thuật tạo hình lại DCCT với một mảnh ghép qua nội soi là phương pháp phổ biến nhất và vẫn là kỹ thuật căn bản hiện thời (kỹ thuật một bó). Kết quả của kỹ thuật một bó tương đối tốt, với tỷ lệ thành công từ 69% và 95%, mặc dù vậy vẫn có từ 10% đến 30% bệnh nhân phàn nàn về sự bất ổn dai dẳng của khớp gối sau khi được phẫu thuật (Freedman và cộng sự năm 2003), và khoảng 40% bệnh nhân không bao giờ phục hồi chức năng như ban đầu sau phẫu thuật (Biau và cộng sự, 2007). Nghiên cứu của Fithian và cộng sự (2005) có tới 95% bệnh nhân có hình ảnh thoái hóa khớp gối trên X quang sau khi được tạo hình DCCT với một bó 7 năm, và chỉ 47% có thể trở lại mức độ hoạt động trước. Vậy nguyên nhân có phải do kỹ thuật tạo hình DCCT 1 bó chưa khôi phục cấu trúc giải phẫu cho nên chưa kiểm soát đầy đủ ổn định của khớp gối ?
Trong những năm gần đây, nhiều tác giả đã phát triển kỹ thuật tạo hình DCCT hai bó với mục tiêu tái tạo cả bó AM và PLvà như vậy về mặt lý thuyết tăng cường cấu trúc giải phẫu sẽ làm giảm tỷ lệ thất bại và cải thiện tốt hơn chức năng của khớp gối sau khi phẫu thuật. Các nghiên cứu trên mô hình và trong thực nghiệm đều cho thấy kỹ thuật tạo hình DCCT 2 bó khôi phục lại ổn định khớp gối tốt hơn kỹ thuật tạo hình 1 bó đặc biệt là ổn định xoay. Tuy nhiên khi áp dụng vào lâm sàng các tác giả vẫn còn nhiều ý kiến khác nhau. Timo Järvelä, MD, PhD and Piia Suomalainen, MD ( 2011 ) đã phân tích 14 nghiên cứu lâm sàng, đối chứng ngẫu nhiên giữa 2 nhóm được tạo hình DCCT bằng 2 bó và một bó, tác giả nhận thấy: 4(29%) nghiên cứu không tìm thấy bất kỳ sự khác biệt đáng kể nào trong kết quả giữa hai nhóm sau khi được tạo hình.10( 71%) nghiên cứu cho thấy nhóm tạo hình 2 bó có kết quả tốt hơn.
Bệnh viện 198 BCA bắt đầu triển khai phẫu thuật nội soi tái tạo DCCT kỹ thuật 2 bó từ 2010, đến nay đã phẫu thuật thành công cho hơn 100 bệnh nhân. Kết quả theo dõi xa sau 1 năm được 61 bệnh nhân, số còn lai đang được tiếp tục theo dõi.
Chúng tôi tiến hành làm đề tài này nhằm đánh giá kết quả lâm sàng và từ đó đưa ra một số nhận xét về chỉ định và một số chi tiết kỹ thật.
2.Đối tượng và phương pháp nghiên cứu
2.1.Đối tượng nghiên cứu: Là những bệnh nhân bị tổn thương đứt DCCT được phẫu thuật tái tạo lại dây chằng này bằng kỹ thuật 2 bó 4 đường hầm sử dụng mảnh ghép gân cơ thon và gân cơ bán gân tự thân tại BV 198- BCA trong thời gian từ năm 2010 đến 2012.
2.2.Tiêu chuẩn chọn bệnh
– Bệnh nhân được chẩn đoán xác định là tổn thương DCCT ở người trưởng thành trên 16 tuổi, mật độ xương còn chắc.
– Gối bị tổn thương DCCT không sưng nề, gấp> 1350 .
– Có hoặc không có tổn thương sụn chêm kết hợp, không có tổn thương dây chằng chéo sau, dây chằng bên trong, dây chằng bên ngoài.
– Độ lớn của điểm bám dây chằng chéo trước ở mâm chày đo từ dây chằng chéo sau tới sừng trước sụn chêm ngoài > 14mm, độ lớn điểm bám của DCCT tại hố liên lồi cầu ngoài > 18 mm, độ rộng của hố liên lồi cầu xương đùi lớn hơn hoặc bằng 12 mm đo tại thời điểm phẫu thuật nội soi khi gối gấp 900.
2.3.Tiêu chuẩn loại trừ
– BN nhỏ hơn 16 tuổi và lớn hơn 55 tuổi
– Loại trừ những trường hợp có chỉ định mổ tạo hình ngoài khớp phối hợp như tạo hình dây chằng bên ngoài hoặc dây chằng bên trong để tránh nhiễu số liệu
– Những BN bị tổn thương DCCT nhưng chưa đủ điều kiện do cơ tứ đầu đùi còn yếu khớp gối đang sưng đau và hạn chế gấp duỗi
– Những BN có tổn thương DCCT nhưng có tổn thương cũ của phần xương lồi cầu và xương mâm chày hoặc mặt sụn khớp.
– Loại trừ những trường hợp bệnh nhân có gân ghép tự thân nhỏ ( Đường kính sau khi bện dưới 4,5 mm) hoặc ngắn ( Chiều dài sau khi bện < 8cm). Trường hợp bệnh nhân không đủ tiêu chuẩn làm kỹ thuật 2 bó sẽ phải chuyển sang làm kỹ thuật 1 bó.
– Những bệnh nhân không đồng ý tham gia nghiên cứu
2.4.Phương pháp phẫu thuật
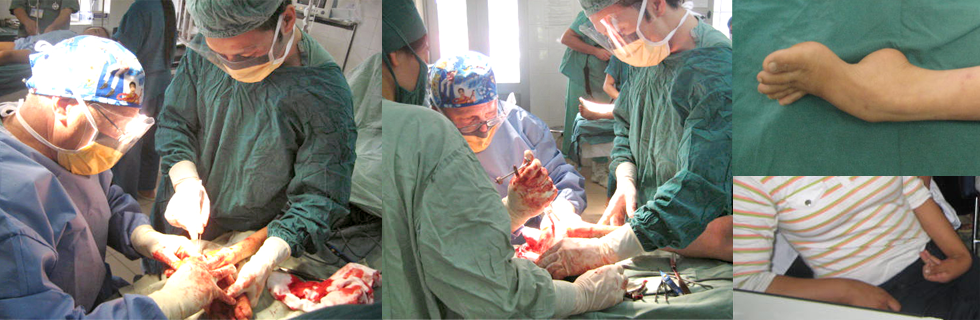
Thì1: Chuẩn bị mảnh ghép:
– Rạch da bờ trong cách lồi củ trước xương chày 2cm đường rạch da dài 3cm, dùng dụng cụ lấy gân cơ Thon và gân cơ Bán Gân, bện lại, gân cơ Thon cho bó PL gân cơ Bán Gân cho bó AM
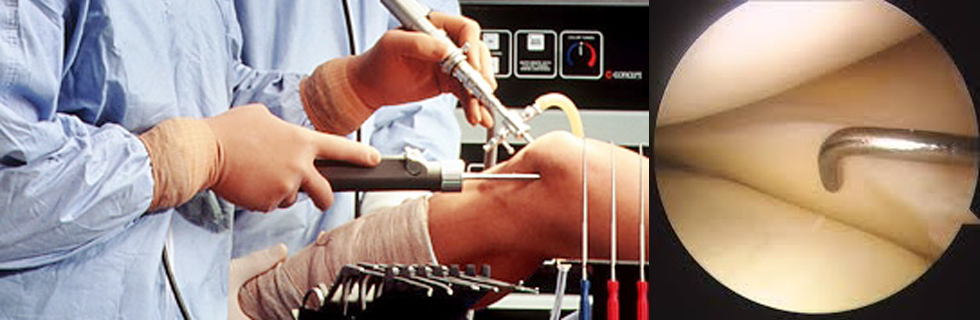
Thì 2: Khoan đường hầm đùi: Gối gấp 1350
Vị trí đường hầm của bó AM 2h – 2h30 với gối trái và 9h30- 10h với gối phải. Dùng trợ cụ nắp vào đường hầm của bó AM làm định vị khoan đường hầm của bó PL ở vị trí 2h30- 3h với gối trái và 9- 9h30 với gối phải.
Thì 3: Khoan đường hầm mâm chày: Gối gấp 900
Vị trí đường hầm của bó AM sát ngay bờ của sừng trước sụn chêm ngoài với định vị mâm chầy để góc từ 50 – 550, sau khi khoan song đường hầm của bó AM, gắn trợ cụ vào đường hầm bó AM làm định vị để khoan đường hầm bó PL.
Thì 4: Luồn hai gân đã bện vào đường hầm, gân cơ Thon cho bó PL, gân cơ Bán Gân cho bó AM. Cố định hai gân này ở lồi cầu đùi bằng nút treo Endobutton, ở mâm chầy bằng vít sinh học ( Interference screw ) bó AM ở tư thế gối gấp 600 bó PL ở tư thế gối gấp 30 độ
– Bơm rửa đặt dẫn lưu khớp gối, đóng vết mổ, nẹp gối ở tư thế duỗi, thay băng rút dẫn lưu sau 24 giờ, cắt chỉ vết mổ sau 10 ngày
– Tập phục hồi chức năng sau mổ từ ngày thứ 2 sau phẫu thuật nhằm khôi phục tầm vận động của khớp gối và chống teo cơ đùi.
2.5.Phương pháp đánh giá
2.5.1. Đánh giá lâm sàng:
- Nghiệm pháp Lachman: Chia thành 4 độ
Độ 0: Mâm chày trượt ra trước < 3 mm
Độ I: Mâm chày trượt ra trước từ 3 – 5 mm.
Độ II: Mâm chày trượt ra trước từ 6 – 10 mm.
Độ III: Mâm chày trượt ra trước >10 mm.
- Nghiệm pháp Ngăn kéo trước: Chia thành 4 độ
Độ 0: Mâm chày trượt ra trước < 2 mm
Độ I: Mâm chày trượt ra trước từ 3 – 5 mm.
Độ II: Mâm chày trượt ra trước từ 6 – 10 mm.
Độ III: Mâm chày trượt ra trước >10 mm.
- Nghiệm pháp Pivot-Shift: Chia thành 4 độ
Độ 0: Âm tính- không trượt, không đau khớp gối khi thực hiên
Độ I : Trượt nhẹ mâm chày (+)
Độ II: Trượt mâm chày rõ ràng hơn, có cảm giác như có sự va chạm( ++)
Độ III: Có bán sai khớp trượt mâm chày ra trước, BN có cảm giác đau nhói ( +++)
2.5.2. Đánh giá cận lâm sàng
- Rolimeter: Dụng cụ đo mức độ di lệch của mâm chầy khi thực hiên các nghiệm pháp Lachman, ngăn kéo trước. Để tăng độ chính xác cần tiến hành đo so sánh với bên chân không tổn thương, đo 3 lần lấy giá trị trung bìn
- XQ khớp gối thẳng nghiêng: Hình ảnh XQ giúp phát hiện các bất thường trong khớp gối như khối vôi hóa, rạn nứt mặt mâm chày , hẹp khe khớp. Chụp XQ sau mổ còn cho ta biết vị trí các đường hầm, vị trí nút treo gân tại lồi cầu đùi.
- CT-3D: Giúp đánh giá chính xác vị trí và kích thước đường hầm xương đùi và xương chày, khoảng cách giữa các đường hầm
- MRI: Đánh giá bằng MRI thực hiện trên máy 1.5 Tesla với các lớp cắt đứng dọc, đứng ngang và cắt theo trục với các xung T2weight, T1 weight và xung STIR.. Các tiêu chí đánh giá trên MRI gồm:
+ Sự liên tục và độ tập trung tín hiệu của mảnh ghép
+ Độ tập trung tín hiệu và mức độ nhiều hay ít của tổ chức quanh mảnh ghép
+ Lượng dịch trong khớp gối trên lớp cắt dọc chếch
+ Các tổn thương khác: Phù nề xương, xơ hóa trong khớp…
2.5.3.Đánh giá chức năng khớp gối Lysholm Score, IKDC
3.Kết quả
3.1.Nhóm tuổi
| Nhóm tuổi | Số lượng bệnh nhân | Tỷ lệ |
| Từ 16- 29 | 45 | 71,43 % |
| Từ 30- 39 | 14 | 22,23 % |
| Từ 40- 49 | 2 | 3,17 % |
| Trên 50 tuổi | 2 | 3,17 % |
3.2.Nguyên nhân tai nạn
| Nguyên nhân | Số lượng bệnh nhân | Tỷ lệ % |
| TNTT | 43 | 68,25 % |
| TNGT | 11 | 17,46 % |
| TNSH | 5 | 7,94 % |
| Luyện tập | 4 | 6,35 % |
3.3.Thời điểm phẫu thuật
| Thời điểm phẫu thuật | Số lượng BN | Tỷ lệ % |
| < 3 tháng | 19 | 30,16 % |
| 3- 6 tháng | 21 | 33,33 % |
| 6-12 tháng | 16 | 25,40 % |
| >12 tháng | 7 | 11,11 % |
3.4.Chiều dài mảnh ghép
| Chiều dài mảnh ghép | Số lượng BN | Tỷ lệ % |
| < 9 cm | 35 | 55,56 % |
| Từ 9 – 10 cm | 17 | 26,98 % |
| >10cm | 11 | 17,46 % |
3.5.Đường kính mảnh ghép
| Đường kính mảnh ghép | Bó trước trong | Tỷ lệ % |
| < 6mm | 19 | 30,16 % |
| Từ 6 – 7 mm | 34 | 53,97 % |
| >7 mm | 10 | 15,87 % |
| Đường kính mảnh ghép | Bó sau ngoài | Tỷ lệ % |
| < 5 mm | 22 | 34,92 % |
| Từ 5– 6 mm | 30 | 47,62 % |
| >6mm | 11 | 17,46 % |
3.6.Thời gian theo dõi sau phẫu thuật
| Thời gian | 12- 18 tháng | 18-24 tháng | Trên 24 tháng | Tổng số |
| Số lượng BN | 17 | 21 | 25 | 63 |
| Tỷ lệ % | 26,98 % | 33,34 % | 39,68% | 100% |
3.7.Điểm Lysholm sau mổ
| Thang điểm Lysholm | Rất tốt
95- 100 Đ |
Tốt
84- 94 Đ |
Trung bình
65- 83 Đ |
Kém
< 65 Đ |
Tổng số |
| Số bệnh nhân | 22 | 36 | 5 | 0 | 63 |
| Tỷ lệ % | 34,92% | 57,14% | 7,94% | 0% | 100% |
3.8.Kiểm tra XQ, CT 3D sau mổ
4.Bàn luận
– Trong số các bệnh nhân đạt kết quả tốt 58/63 bệnh nhân( 92,06% ) chúng tôi chủ yếu gặp ở nhóm bệnh nhân trẻ ( dưới 40 tuổi ) đến sớm, tập luyện trước mổ tốt, sụn khớp chưa bị thoái hóa, độ dài và đường kính gân ghép đủ lớn. Số các bệnh nhân có kết quả trung bình chúng tôi gặp ở những bệnh nhân lớn tuổi, các bệnh nhân này sau hơn 1 năm theo dõi vẫn còn than phiền về biểu hiện đau khớp chè đùi và tiếng kêu lạo xạo trong gối khi đi lại.
– Chỉ định phẫu thuật nội soi tái tạo DCCT kỹ thuật 2 bó ngoài dựa vào yếu tố tuổi thì chủ yếu dựa vào sự đánh giá của phẫu thuật viên trong lúc phẫu thuật. Việc đánh giá hình thái tổn thương DCCT, việc đo các kích thước điểm bám lồi cầu đùi, điểm bám mâm chày, độ rộng hố liên lồi cầu đều rất quan trọng trong việc chỉ định. Có một số trường hợp sau khi lấy gân cơ thon và gân cơ bán gân kiểm tra thấy gân quá nhỏ và ngắn đặc biệt là gân cơ thon ( sau khi chập 2 hoặc 3 cho đường kính < 4,5mm và chiều dài < 8cm) chúng tôi phải chuyển sang phương pháp tái tạo 1 bó.
– Việc đánh giá sự ổn định xoay của khớp gối chủ yếu dựa vào cảm quan của bệnh nhân về sự chắc chắn của gối khi đi lại và dấu hiệu Pivot- shift khi thăm khám. Trong số 63 bệnh nhân theo dõi trên 1 năm khi đánh giá nghiệm pháp Pivot- shift chúng tôi nhận thấy hầu hết là âm tính chỉ có 3 trường hợp là dương tính độ I, các bệnh nhân đều không than phiền về cảm giác lỏng gối khi đi lại.
5.Kết luận
Phẫu thuật nội soi tái tạo dây chằng chéo trước bằng kỹ thuật hai bó sử dụng mảnh ghép gân cơ thon và gân cơ bán gân, nhằm mục đích phục hồi lại giải phẫu gần giống như ban đầu của dây chằng chéo trước. Kết quả sau mổ 63 BN, với thời gian trung bình 21,2 tháng, kết quả tốt và rất tốt là 92,06%. Nghiên cứu này cần được tiếp tục để có số lượng bệnh nhân nhiều hơn, và thời gian theo dõi sau mổ lâu hơn
Vũ Hải Nam, Phạm Ngọc Trưởng, Vũ Văn Vinh, Nguyễn Đại Công, Nguyễn Hữu Mạnh
Tài liệu tham khảo
- Đặng Hoàng Anh. Kết quả bước đầu nội soi tạo hình dây chằng chéo trước khớp gối sử dụng mảnh ghép gân cơ chân ngỗng chập đôi tại Bệnh viên 103. Y học thực hành số 602+621, trang 200
- Trần Trung Dũng. Nghiên cứu mảnh ghép đồng loại bảo quản lạnh sâu tạo hình dây chằng chéo trước khớp gối quan nội soi, Luận văn nghiên cứu sinh, Hà Nội( 2011)
- Asagumo H, Kimura M, Kobayashi Y, et al. Anatomic reconstruction of the anterior cruciate ligament using double-bundle hamstring tendons: Surgical techniques, clinical outcomes, and complications. Arthroscopy. 2007 Jun;23(6):602-9.
- Chhabra A, Starman JS, Ferretti M, Vidal AF, Zantop T, Fu FH. Anatomic, radiographic, biomechanical and kinematic evaluation of the ACL and its 2 functional bundles. J Bone Joint Surg Am 2006;88:2-10.
- Ferretti M, Levicoff EA, Macpherson TA, et al. The fetal anterior cruciate ligament: an anatomic and histologic study.Arthroscopy. 2007 Mar;23(3):278-83.
- Jarvelä T. Double-bundle versus single-bundle anterior cruciate ligament reconstruction: a prospective, randomize clinical study. Knee Surg Sports Traumatol Arthrosc. 2007 May;15(5):500-7.
- Muneta T, Koga H, Mochizuki T, et al. A prospective randomized study of 4-strand semitendinosus tendon anterior cruciate ligament reconstruction comparing single-bundle and doublebundle techniques. Arthroscopy. 2007 Jun;23(6):618-28
- Tashman S, Kolowich P, Collon D, et al. Dynamic function of the ACL-reconstructed knee during running. Clin Orthop Relat Res. 2007 Jan;454:66-73.